17 Febbraio 2026
Karen Ethans, Harpal Chaudhary , Alan Casey, Colleen O’Connell, Mayur Nankar , Avni Khandelwal
https://pmc.ncbi.nlm.nih.gov/articles/PMC12681024/
Un sondaggio strutturato basato sul web è stato distribuito ai membri della Canadian Association of Physical Medicine and Rehabilitation. Hanno risposto in 109. La maggior parte degli intervistati ha riconosciuto il valore medicinale della MC, con il 61% che si sentiva a suo agio nel parlarne, mentre solo il 31% si sentiva a suo agio nell’autorizzarla. Gli anni di esperienza lavorativa non hanno influito sulla facilità di discussione della MC, ma coloro con oltre 21 anni di esperienza hanno autorizzato la MC più frequentemente. È stata osservata una relazione significativa tra la sottospecializzazione e la prescrizione della MC; la maggior parte delle prescrizioni autorizzate riguardava il dolore neuropatico, il dolore muscoloscheletrico e la spasticità. La maggior parte degli intervistati ha concordato sul fatto che le facoltà di medicina e i programmi di specializzazione fornissero una formazione insufficiente sulla MC e che le linee guida governative e istituzionali rimanessero poco chiare.
ATTEGGIAMENTI E MODELLI DI PRATICA DEI FISIATRI CANADESI RIGUARDO ALLA CANNABIS MEDICA
DISCUSSIONE
L’obiettivo dello studio era esplorare gli atteggiamenti e i modelli di pratica dei fisiatri canadesi riguardo all’uso della MC. A nostra conoscenza, questo è il primo studio a esaminare questa sottopopolazione di professionisti. La MC è spesso considerata un’opzione terapeutica favorevole per i pazienti affetti da dolore cronico, dolore neuropatico, spasticità e disturbo da stress post-traumatico (PTSD).
I risultati hanno indicato che i fisiatri più giovani erano altrettanto propensi a riconoscere i benefici terapeutici della MC e a sentirsi a proprio agio nel parlarne con i pazienti, sebbene si sentissero meno a loro agio nell’autorizzarne l’uso rispetto a quelli con oltre 11 anni di esperienza. Ciò può essere attribuito a un maggior numero di esperienze dirette di testimonianza dei benefici terapeutici della MC.
È interessante notare che, mentre più della metà dei partecipanti ha dichiarato di sentirsi a proprio agio nel parlare di MC, molti partecipanti non si sono sentiti a proprio agio nell’autorizzarla. La maggior parte dei partecipanti ha segnalato una formazione inadeguata, sia durante la facoltà di medicina che durante la specializzazione, in relazione alla MC. Questa notevole discrepanza tra la disponibilità degli intervistati a discutere l’uso di MC e la riluttanza ad autorizzarne l’uso evidenzia la tensione nell’implementazione del trattamento, che potrebbe riflettere le incertezze relative alle prove, alle linee guida e alla formazione insufficiente nella prescrizione di MC (17).
Molti intervistati ritenevano che la ricerca non fornisse prove soddisfacenti a supporto dell’uso di MC. Uno studio condotto da Ng et al. ha rilevato risultati simili e i partecipanti hanno espresso preoccupazioni circa gli effetti a lungo termine e la mancanza di studi rigorosi e di alta qualità che monitorassero le popolazioni vulnerabili. Inoltre, a causa della mancanza di prove nella ricerca, i medici ritenevano che gli studi clinici fossero stati mal progettati (26). Una probabile ragione della mancanza di studi multicentrici di così alta qualità e di grandi dimensioni è l’estremo costo associato a tali studi; normalmente, gli studi che soddisfano queste linee guida sulla qualità sono farmaci brevettati e supportati da farmaci. Tuttavia, in Canada, i prodotti a base di THC e CBD non sono brevettati e non ci sono grandi industrie che li supportano, il che impedisce i tipici studi multimilionari che i medici desiderano vedere. Alcuni ricercatori hanno condotto studi di tipo sondaggio e di coorte, inclusi sondaggi su medici esperti che trattano pazienti con cannabis nella loro pratica quotidiana; tali studi, insieme al presente, consentono di considerare l’esperienza clinica accumulata come fonte di conoscenza e informazione per orientare la pratica dei fisiatri.
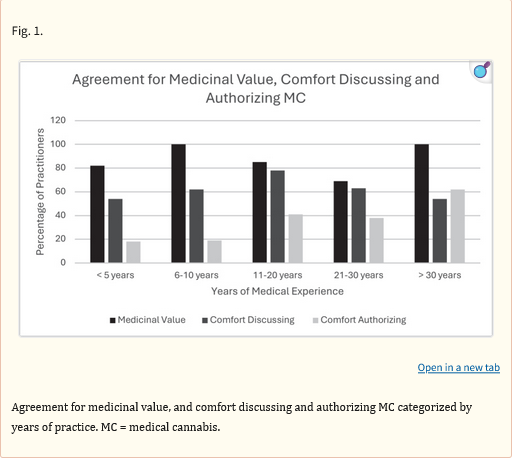
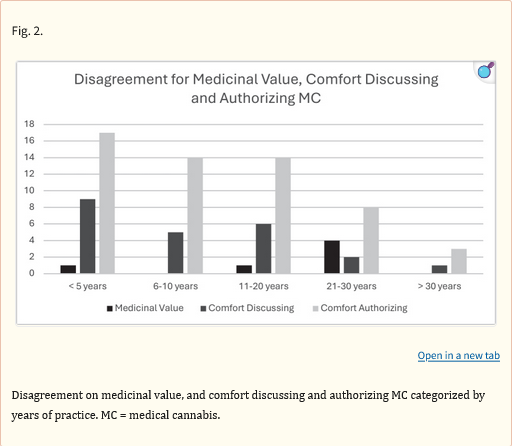
La letteratura precedente ha mostrato atteggiamenti contrastanti sull’uso della cannabis. Questo studio, insieme a studi condotti a New York (19), Israele (20) e Australia (21), mostra che i medici hanno generalmente atteggiamenti positivi nei confronti della cannabis, mentre i medici in Colorado (18) e Irlanda (22) hanno mostrato atteggiamenti complessivamente negativi. La stragrande maggioranza degli intervistati ha concordato sul valore medicinale della cannabis (Fig. 1), ma i fisiatri con meno esperienza si sono sentiti meno a loro agio nel parlarne e ancora più a disagio nell’autorizzarla, rispetto ai fisiatri con più esperienza (Fig. 2).
È stato scoperto che i fisiatri ritengono che la cannabis abbia un valore maggiore se utilizzata in forma non fumata (orale o vaporizzata). Azcarate et al. hanno condotto uno studio sull’uso di MC in relazione a condizioni mediche e modalità d’uso. I risultati hanno confermato questa convinzione, poiché si riteneva che la forma fumata aumentasse la probabilità di un uso ricreativo (27). Inoltre, si ritiene generalmente che le forme fumate/combuste siano più pericolose per la salute rispetto a quelle vaporizzate o assunte per via orale. Inoltre, la forma fumata consente un’insorgenza rapida con effetti di breve durata, rendendolo un farmaco inefficace per i pazienti con condizioni croniche e costanti come dolore e spasticità, che necessitano di una dose orale stabile e a lunga durata d’azione.
Le sottospecialità che prescrivevano più spesso MC includevano la riabilitazione neurologica, la riabilitazione delle lesioni del midollo spinale, la medicina del dolore e la fisiatria generale. Studi precedenti forniscono prove a sostegno dell’uso dei cannabinoidi come trattamento per il dolore e la medicina spinale (28–29); questo spiega perché i fisiatri di queste specialità hanno maggiori probabilità di trattare pazienti con MC.
Alcuni intervistati hanno scelto “neutrale” quando hanno risposto alla domanda se ci fossero diversi profili di effetti collaterali della cannabis con predominanza di THC rispetto a quella di CBD. Ciò potrebbe essere dovuto a (i) un’assenza di studi di confronto tra THC e CBD, poiché attualmente esistono solo prove aneddotiche e la maggior parte delle ricerche è stata condotta utilizzando solo ceppi a predominanza di THC, e/o (ii) i partecipanti che hanno mantenuto un atteggiamento neutrale potrebbero non aver avuto familiarità con i cannabinoidi per esprimere un’opinione al momento.
Sebbene questo studio sia stato condotto prima della legalizzazione della cannabis, i risultati sono importanti in quanto è ancora obbligatorio ottenere l’autorizzazione di un medico per l’uso di MC in Canada e il paziente non può accedere a MC senza tale autorizzazione. Ci sono molti vantaggi nell’accedere a una fonte medica rispetto a una fonte ricreativa, tra cui la possibilità di utilizzare il costo come spesa medica ai fini fiscali e la possibilità di utilizzare la cannabis in luoghi ricreativi che altrimenti sarebbero vietati, ad esempio nei luoghi pubblici. Ottenere MC consente ai pazienti di accedere a formulazioni personalizzate per condizioni specifiche e consente l’accesso a cannabinoidi di qualità superiore.
Nel complesso, questo studio ha dimostrato che i fisiatri hanno generalmente un atteggiamento positivo nei confronti della cannabis terapeutica. È stato dimostrato che la cannabis terapeutica ha effetti positivi nella gestione delle condizioni mediche. Per aumentare il livello di comfort dei fisiatri nell’uso della cannabis terapeutica per aiutare i loro pazienti a condurre una vita migliore, sono necessarie più ricerche, formazione e linee guida chiare. Anche dopo la legalizzazione per scopi ricreativi, ci sono molti vantaggi per i pazienti che ottengono la cannabis terapeutica tramite autorizzazione medica, come la possibilità di richiedere una copertura sanitaria o un prezzo compassionevole, la detrazione dei costi come spesa medica, l’uso della cannabis terapeutica in contesti in cui la cannabis terapeutica sarebbe vietata e la consulenza di un medico in merito a dosaggio, modalità di somministrazione, effetti collaterali e rapporto tra THC e CBD. Sebbene molti intervistati abbiano dichiarato di non sentirsi a proprio agio nell’uso della cannabis terapeutica dopo la legalizzazione, varrebbe la pena studiare come siano cambiati gli atteggiamenti e i modelli di pratica dei fisiatri.
L’introduzione di corsi nelle facoltà di medicina e di tirocinio, in particolare programmi di apprendimento online, e workshop in piccoli gruppi, contribuirà ad aumentare il livello di comfort dei professionisti.
Questo studio è iniziato prima della legalizzazione della cannabis terapeutica; Pertanto, gli intervistati hanno risposto al sondaggio in un momento in cui i loro pazienti non avevano accesso legale alla cannabis per uso ricreativo. Sebbene la cannabis ricreativa sia ora disponibile in Canada, la consulenza medica e l’autorizzazione rimangono fondamentali per i pazienti in Medicina Fisica e Riabilitazione.
È necessario garantire che i professionisti si sentano competenti e a proprio agio con la possibilità di prendere in considerazione la medicina convenzionale per i loro pazienti. Alcuni atteggiamenti dei professionisti potrebbero essere cambiati dopo la legalizzazione, evidenziando la necessità di una ricerca continua e di linee guida aggiornate da parte di Health Canada, della Canadian Medical Protective Association e degli enti regolatori provinciali. Inoltre, linee guida a livello nazionale con consulenze da parte di specialisti in fisiatria sarebbero di grande utilità.
Affrontare i cannabinoidi nelle facoltà di medicina è di fondamentale importanza, non solo dal punto di vista terapeutico, ma anche dal punto di vista della consulenza ai pazienti sull’uso sicuro e sulla prevenzione dell’abuso di cannabis ricreativa. È evidente che l’insegnamento nei programmi di specializzazione in Medicina Fisica e Riabilitazione è carente e, data l’elevata prevalenza di dolore e spasticità nella nostra popolazione di pazienti, questo aspetto deve essere affrontato a livello nazionale, a livello del Royal College e all’interno dei singoli programmi.
Con linee guida più chiare, più formazione e una ricerca migliore, i fisiatri saranno più competenti e saranno in grado di creare piani di trattamento appropriati per migliorare la vita dei loro pazienti.

